突然「1型糖尿病です」と告げられたあなた、もしくはお子さんの診断を受けた親御さん。不安でいっぱいの気持ち、本当によくわかります 😢
でも、大丈夫です。高血糖のときに何を確認すればいいかを知っているだけで、危険な状態を未然に防ぐことができます。この記事を読み終えたあなたは、血糖値が上がっても冷静に判断し、的確に行動できる自分になっているはずです ✨
🔍 そもそも高血糖ってどんな状態?知っておくだけで安心感が変わる
高血糖とは、血液中のブドウ糖が正常値を超えた状態のことです。1型糖尿病ではインスリンが体内で作れないため、どうしても血糖値が高くなりやすい場面があります。
📋 高血糖のときに体に起きていること
高血糖になると、体は余分なブドウ糖を尿と一緒に排出しようとします。このとき、水分も一緒に失われるため脱水が進みます。
主な症状はこちらです 👇
- 🥤 多飲(やたらとのどが渇く)
- 🚽 多尿(おしっこの回数が増える)
- 😩 だるさ・倦怠感(体が重く感じる)
- 😴 異常な眠気(いつもより長い昼寝をする)
- ⚖️ 体重減少(食べているのに痩せる)
- 👁️ 目のかすみ(視界がぼんやりする)
これらの症状に気づいたら、まず血糖測定をしましょう。「あれ?なんかいつもと違う」と感じる力が、あなたとお子さんを守る最大の武器になります 💪
✅ 高血糖のときに確認すべき7つのチェックポイント
血糖値が高いとわかったとき、パニックになる必要はありません。以下の7項目を順番に確認するだけで、次に何をすべきかが見えてきます。
1️⃣ まず血糖値を正確に測定する
当たり前のようで、最も大切なステップです。
🎯 測定のポイント
- 血糖測定器で現在の血糖値を確認
- 値が250mg/dL以上なら要注意ゾーン ⚠️
- 300〜400mg/dL以上の場合はすぐに次のステップへ
- CGM(持続血糖測定器)を使っている場合は、指先穿刺でのダブルチェックも有効
✏️ 記録をつけておこう
測定した値・時刻・食事内容・インスリン量をノートやアプリに記録しておくと、主治医への相談がスムーズになります 📝
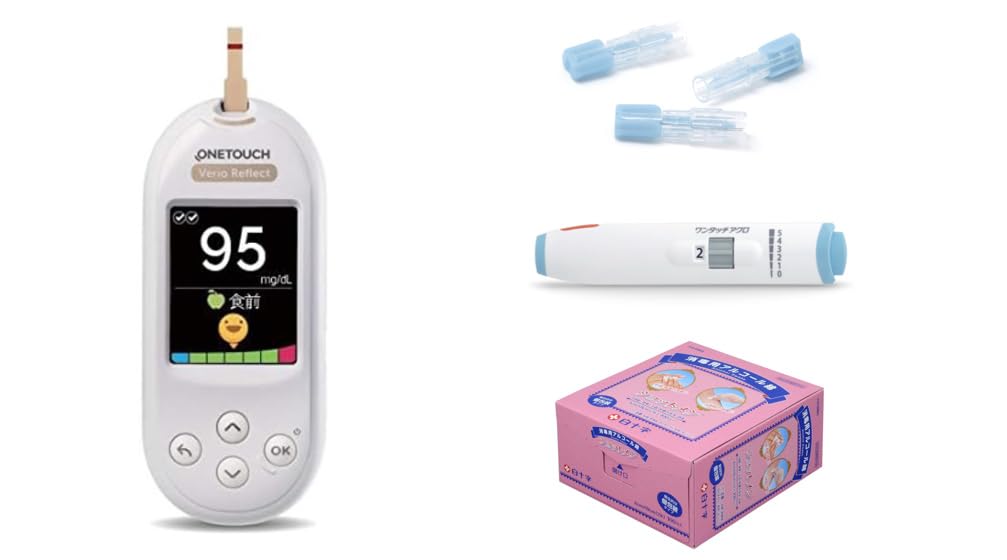
🩸 血糖値の測定におすすめ|ワンタッチベリオリフレクト
「測定器、どれを選べばいいの?」と迷っている方にまずおすすめしたいのが、ライフスキャンのワンタッチベリオリフレクトです 🌟
たった0.4μLの少量の血液で、約5秒で測定が完了。お子さんの小さな指先でもストレスが少なく測れるのが嬉しいポイントです 😊
さらに注目したいのが、ColorSure®ダイナミック血糖値指標。測定結果が「高め」か「低め」かをカラーで直感的に表示してくれるので、数字だけでは判断しにくい初心者の方でもパッと見て血糖の状態がわかります 🎨
Bluetooth対応で、スマホの専用アプリ「OneTouch Reveal®」と自動連携 📲 測定データがそのままアプリに記録されるから、ノートに手書きする手間もなし。主治医への相談時にもスマホを見せるだけでOKです。
しかも、アプリが血糖パターンを分析して**「はげまし」「役立つヒント」「気づき」**の3つのメッセージを表示してくれるんです。高血糖のパターンに自分では気づけなくても、測定器が教えてくれる安心感は本当に大きい 💪
厚さ約15.6mm・重さ約53gとポケットにスッと入るコンパクトサイズなので、学校や外出先にも気軽に持ち運べます。メーカー3年保証付きなのも安心ですね 🛡️
診断直後で右も左もわからない時期だからこそ、使いやすくて、わかりやすくて、記録まで自動でやってくれる測定器を選んでおくと、毎日の血糖管理がグッとラクになりますよ ✨
2️⃣ ケトン体をチェックする 🧪
1型糖尿病の高血糖で**最も怖いのがケトアシドーシス(DKA)**です。これは命に関わる緊急事態になりえます。
ケトン体って何?
インスリンが不足すると、体はブドウ糖をエネルギーとして使えなくなります。代わりに脂肪を分解してエネルギーを作ろうとしますが、このとき発生するのがケトン体です。
ケトン体が血液中に大量にたまると、血液が酸性に傾きます。これがケトアシドーシスです 😰
いつケトン体を測るべき?
| 状況 | 対応 |
|---|---|
| 血糖値が250mg/dL以上 | 尿ケトンまたは血中ケトンを測定 🔬 |
| 吐き気・腹痛がある | 血糖値に関わらずすぐに測定 |
| 体調不良(シックデイ)のとき | こまめに測定 |
| フルーティーな口臭がする | 至急測定+病院へ連絡 🏥 |
⚡ 血中ケトン体の目安
- 0.6 mmol/L未満 → 正常 ✅
- 0.6〜1.5 mmol/L → 注意が必要 ⚠️ インスリン追加を検討
- 1.5 mmol/L以上 → 危険 🚨 すぐに医療機関へ連絡
ケトン体測定ができる環境を自宅に整えておくことが、あなたの家族を守る保険になります 🛡️
3️⃣ インスリンの投与状況を確認する 💉
高血糖の原因として最も多いのが、インスリンに関するトラブルです。
確認したい項目
- ✅ インスリン注射を打ち忘れていないか
- ✅ 注射した量は正しいか
- ✅ インスリンの使用期限が切れていないか
- ✅ インスリンの保管状態は適切か(凍結・高温にさらされていないか)
- ✅ 注射部位に**しこり(リポハイパートロフィー)**ができていないか
🔧 インスリンポンプを使っている場合は要注意
インスリンポンプは速効型インスリンのみを使用しているため、トラブル発生時は体内からインスリンが急速になくなります。
ポンプトラブルの確認項目
- 🔌 チューブが詰まっていないか
- 📍 カニューレ(針)が抜けていないか
- 🔋 ポンプのバッテリー残量は十分か
- ⚙️ ポンプが正常に作動しているか
「おかしいな?」と思ったら、ペンでの手動注射に切り替える準備を常にしておきましょう。これが高血糖の長期化とDKAを防ぐ鍵です 🔑
4️⃣ 食事の内容と量を振り返る 🍽️
思わぬ高血糖の原因が、食事に隠れていることは少なくありません。
チェックすべき食事のポイント
- 🍚 糖質量を正しく把握できていたか
- 🍰 普段食べないもの(お菓子・ジュースなど)を口にしていないか
- ⏰ 食事とインスリン注射のタイミングがずれていないか
- 📏 カーボカウントが正確にできていたか
とくに小さなお子さんの場合、お友達からもらったお菓子や給食のおかわりが高血糖の原因になることもあります。責めるのではなく、一緒に振り返る姿勢が大切です 🤝
5️⃣ 体調の変化を確認する(シックデイの可能性)🤒
風邪・発熱・下痢・嘔吐など、体調が悪い日(シックデイ)は血糖値が跳ね上がりやすくなります。
なぜシックデイで血糖が上がるの?
体が感染症と戦うとき、ストレスホルモン(コルチゾールやアドレナリンなど)が大量に分泌されます。これらのホルモンはインスリンの働きを弱めるため、同じインスリン量でも血糖値が高くなるのです。
📝 シックデイ時の確認チェックリスト
- 🌡️ 体温は何度か
- 🤮 嘔吐・下痢の有無と回数
- 💧 水分を摂れているか
- 🍲 食事がどのくらい摂れているか
- 💊 他の薬を服用していないか(市販の風邪薬など)
6️⃣ 水分摂取の状況を確認する 💧
高血糖時は脱水が急速に進むため、水分補給は命を守る行動に直結します。
正しい水分補給の方法
- ⏰ 1時間おきに少量ずつ飲む(一気飲みではなく、こまめに)
- 🧃 嘔吐・下痢があるときは経口補水液で塩分も補給
- 🚫 ジュースやスポーツドリンクは糖分が多いため注意が必要
- 🥛 糖質の少ないスープや水・お茶がおすすめ
脱水のサインを見逃さないで
- 唇や口の中がカラカラに乾いている 👄
- 皮膚をつまんで離してもすぐに戻らない
- おしっこの色が濃い、量が少ない
- 目がくぼんでいる(特にお子さん)
これらのサインがあれば、脱水が進行している危険信号です 🚨
7️⃣ 活動量とストレスの変化を確認する 🏃♂️
見落としがちですが、運動量の変化や精神的ストレスも血糖値に大きく影響します。
- 📉 いつもより運動量が少なくなっていないか
- 😟 テストや行事など精神的なストレスを抱えていないか
- 🌙 睡眠不足になっていないか
- 💻 長時間の座りっぱなしになっていないか
思春期のお子さんの場合、成長ホルモンの影響で血糖値が不安定になることもあります。これは体の自然な変化なので、焦らず主治医と相談しながら対応していきましょう 🌱
🚨 こんなときは迷わず病院へ!緊急受診の判断基準
以下の症状がひとつでもあれば、すぐに医療機関に連絡してください。
🏥 今すぐ受診・救急搬送すべきケース
- 😵 意識がもうろうとしている、反応が鈍い
- 🤢 嘔吐が止まらない、水分が全く摂れない
- 💨 深く大きな呼吸(クスマウル呼吸)をしている
- 🍎 甘い(フルーティーな)口臭がする
- 🩸 血糖値が350mg/dL以上で24時間以上続いている
- 🧪 ケトン体が強陽性(血中1.5mmol/L以上)
- 🌡️ 38度以上の高熱が2日以上続いている
- 😶 呼びかけに反応しない(昏睡状態)
⏰ 早めに主治医に相談すべきケース
- 血糖値が300mg/dL以上の状態が半日以上続いている
- 食事が24時間以上ほとんど摂れない
- インスリンを打っても血糖値が下がらない
- お腹の痛みが続いている
- 判断に迷うとき(迷ったら連絡!が鉄則です)
「このくらいで連絡して大丈夫かな…」と遠慮する必要はまったくありません。 主治医チームは、あなたの連絡を待っています 📞✨
🛡️ シックデイルール|体調が悪い日の対応マニュアル
あらかじめ「体調が悪い日の行動指針」を決めておくと、いざというときパニックにならず冷静に動けます。
📌 シックデイの基本5原則
| 原則 | 具体的な行動 |
|---|---|
| 1️⃣ 測定を増やす | 血糖を2〜4時間ごとに測定。ケトン体もこまめにチェック |
| 2️⃣ 水分をしっかり摂る | 1時間おきに少量ずつ。経口補水液がベスト |
| 3️⃣ 食べられるものを食べる | ゼリー・おかゆ・スープ・ヨーグルトなど少量頻回 |
| 4️⃣ インスリンを絶対に止めない | 食べられなくても基礎インスリンは継続が原則 ⚠️ |
| 5️⃣ 早めに主治医に連絡 | 判断に迷ったらすぐ電話 |
🚫 やってはいけないこと
- ❌ 「食べられないから」とインスリンを自己判断で中止する
- ❌ 「様子を見よう」と連絡を先延ばしにする
- ❌ 高血糖なのに糖分の多い飲み物を大量に飲む
食べられないときこそインスリンが必要です。これは1型糖尿病における最も重要なルールのひとつ。インスリンを中止すると、短時間でケトアシドーシスに陥る危険があります 😤
💡 高血糖を予防する!毎日の習慣で未来の安心をつくる
高血糖の対処法を知ることはとても大切ですが、そもそも高血糖を減らす毎日の習慣がもっと大切です。
🌈 日常生活でできる6つの習慣
🍎 食事の記録と糖質管理
食事の内容と糖質量を記録する習慣をつけると、食事とインスリンのバランスが見えてきます。最初は面倒に感じますが、3週間もすれば体が覚えてきます。
📊 こまめな血糖測定
「測定回数が多い人ほど、HbA1cが良い」というデータがあります。**CGM(持続血糖測定器)**を活用すれば、24時間の血糖トレンドが見えるようになり、先読みの対応ができるようになります 📈
💉 注射部位のローテーション
同じ場所に注射し続けると、皮膚の下にしこりができ、インスリンの吸収が悪くなります。腹部・大腿・上腕・臀部を計画的にローテーションしましょう。
🏊 適度な運動を習慣にする
運動はインスリンの効きを良くしてくれます。ただし、運動前後の血糖管理は忘れずに。主治医と相談して、お子さんに合った運動の仕方を決めておきましょう。
😴 質の良い睡眠をとる
睡眠不足はストレスホルモンを増やし、血糖値を不安定にします。規則正しい睡眠リズムは、血糖コントロールの強い味方です。
🗓️ 定期受診を欠かさない
3ヶ月に1度のHbA1c検査や、合併症スクリーニングは未来の健康を守る投資です。
🛡️ 予備で一つ持っておきたい|Dexcom G7 CGMシステム センサーパッチ
CGMを日常的に使っている方にぜひ伝えたいのが、Dexcom G7のセンサーパッチは予備を常にストックしておいてほしいということ ⚡
「センサーが途中で剥がれた」「プールで取れてしまった」「期限切れに気づかなかった」——こんなトラブルは、1型糖尿病の生活では珍しくありません。センサーが使えない時間は、血糖の変動が完全に見えなくなる"ブラインド状態" 😰 特に高血糖やDKAのリスクがあるお子さんにとって、この空白時間は本当に怖いんです。
Dexcom G7は従来のG6と比べてセンサーサイズが60%小型化。薄型デザインで衣服にも引っかかりにくく、お子さんの活発な動きにもフィットします 🏃♂️
ウォームアップ時間はたったの30分(G6は2時間かかっていました)。万が一センサーにトラブルが起きても、予備があればすぐに貼り替えて30分で復帰できます ⏱️
センサーとトランスミッターがオールインワン一体型になったので、部品を組み合わせる必要なし。ワンプッシュで装着完了です。2歳のお子さんから使えて、装着部位は腹部・上腕後部(2〜6歳は臀部もOK)🩹
さらに嬉しいのが防水性能。水深2.4mで24時間耐えられるので、プールもお風呂も安心です 🏊
5分ごとに自動で血糖値を測定・送信し、高血糖・低血糖のアラーム機能が24時間あなたの代わりに見守ってくれます。夜間の高血糖も、アラームが鳴って知らせてくれるから親御さんの睡眠の質まで守ってくれるんです 🌙
装着期間は最大10.5日間(10日間+猶予期間0.5日)。センサー交換のタイミングにも余裕があるので、忙しい日でも焦りません 📅
1型糖尿病の生活で最も避けたいのは、「測れない時間」が生まれること。予備のセンサーパッチを常に1つ手元に置いておくだけで、万が一のときもすぐにリカバリーできる安心感が手に入ります。この安心感は、お金では買えない——いや、センサーパッチ1つ分のコストで買える最高の保険です 🛡️✨
🏠 親御さんへ伝えたいこと 〜お子さんと一緒に歩む毎日のために〜
💛 完璧を目指さなくていい
血糖値は食事・運動・ストレス・天候・成長ホルモンなど、コントロールしきれない要因でも動きます。数値が高いとき、自分やお子さんを責める必要はありません。
🤗 お子さんの自立を少しずつサポート
年齢に応じて、血糖測定→インスリン注射→カーボカウントと、少しずつお子さん自身ができることを増やしていきましょう。自分で管理できるようになることが、お子さんの自信と未来につながります 🌟
👥 ひとりで抱え込まないで
同じ1型糖尿病の家族会やオンラインコミュニティには、あなたと同じ経験をしてきた先輩ママ・パパがたくさんいます。つらいとき、不安なとき、話を聞いてもらえる場所があることを忘れないでください 🤝
❓ よくある質問(FAQ)
🤔 Q1:血糖値がいくつ以上だと「高血糖」なの?
一般的に250mg/dL以上が注意が必要な高血糖とされています。300〜400mg/dL以上ではインスリンの追加と水分補給を行い、ケトン体の測定もしてください。ただし、お子さんの年齢や体調によって基準は異なるため、主治医と事前に確認しておくのがベストです ✅
🤔 Q2:ケトン体の検査は自宅でもできるの?
はい、できます!💊 尿ケトン体検査紙は薬局でも購入可能です。また、血中ケトン体測定器も家庭用のものがあります。血中ケトン体のほうがリアルタイムで正確な値が出るため、主治医と相談の上、両方揃えておくのがおすすめです。
🤔 Q3:高血糖のときに運動しても大丈夫?
血糖値が250mg/dL以上でケトン体が陽性の場合は、運動は控えてください 🚫 ケトン体が出ている状態で運動すると、かえって血糖値が上がり、ケトアシドーシスのリスクが高まります。ケトン体が陰性であれば、軽い運動で血糖を下げることは有効です。
🤔 Q4:夜間に高血糖になったらどうすれば?
夜間の高血糖に気づいたら、まずケトン体を確認してください。ケトン体が陰性で、嘔吐などの症状がなければ、主治医から事前に指示されている補正インスリンを打ち、水分を摂って様子を見ます。CGM(持続血糖測定器)のアラーム機能を活用すると、夜間の高血糖にも素早く気づけます 🌙
🤔 Q5:食べられないのにインスリンを打って低血糖にならない?
心配になりますよね 😥 でも、基礎インスリンは「食事のため」ではなく「体の基本的な代謝のため」に必要です。食べられないときは、主治医に連絡して速効型インスリンの量を調整しつつ、基礎インスリンは継続するのが基本です。こまめな血糖測定で低血糖を早期に発見し、ブドウ糖で対応しましょう。
🤔 Q6:学校や園にはどう伝えればいい?
高血糖時の対応マニュアルを作成し、担任の先生・養護教諭・給食担当者と事前に共有しておきましょう 🏫 血糖値が○○以上のときは保護者に連絡する、といった具体的な基準を文書にしておくと安心です。
🤔 Q7:高血糖を繰り返すと合併症になりやすい?
長期間にわたる高血糖は、将来的に網膜症・腎症・神経障害などの合併症リスクを高めます。しかし、日々のコントロールを積み重ねることで、そのリスクは大幅に減らせます 💪 完璧でなくても、平均的なHbA1cを少しでも良くする努力が、10年後・20年後のお子さんの健康を守ります。
🌈 まとめ|高血糖の対処を「知っている」だけで未来が変わる
1型糖尿病と診断されたばかりのときは、何もかもが不安で、血糖値の数字に一喜一憂する日々が続くかもしれません。
でも、この記事で学んだ7つのチェックポイントを覚えておけば——
✨ 高血糖になっても慌てず行動できる ✨ ケトアシドーシスという最大の危険を未然に防げる ✨ お子さんの体調の変化にいち早く気づける ✨ 主治医との連携がスムーズになる ✨ 毎日の生活に少しずつ自信が持てるようになる
1型糖尿病は、付き合い方を知れば夢も目標も諦める必要のない病気です。あなたとお子さんの未来は、今日の「知る」という一歩から確実に明るくなっていきます 🌟




コメント